Антибиотики теряют свою силу: как вырабатывает резистентность к лекарствам
Ваш браузер не поддерживает элементы с видео.
Антибиотики теряют свою силу. И в этом медики видят угрозу всему человечеству. Проблема не нова. Резистентность, проще говоря устойчивость микробов к препаратам, появилась еще 80 лет назад, когда начали использовать пенициллин. Но в наши дни тенденцию значительно ускорила пандемия коронавируса. Бум антибиотикотерапии привел к тому, что у бактерий появился «иммунитет» к лекарствам, которые раньше работали как часы — точно и без промедления.
«Остается у нас в запасе только антибиотики «резерва». Они достаточно дорогостоящие. Например, при тяжелой госпитальной инфекции при антибиотикорезистентности мы назначаем те препараты, которые в комбинации на курс лечения около 300 тысяч рублей. Это конечно дорогостоящее», — отметила заведующая отделением клинической фармакологии Клинической инфекционной больницы им. С.П. Боткина Татьяна Сергеева.
По оценкам специалистов, устойчивость к противомикробным препаратам — причина более 700 тысяч смертей ежегодно по всему миру. И «защиты» от опасных бактерий человек лишает себя сам. И главная причина — бесконтрольное применение лекарств: когда пациент принимает препарат не по показаниям, не соблюдает кратность приема, снижает дозу и отменяет антибиотик, когда становится легче.

На примере реанимационного отделения можно понять, какие тяжелые формы болезни может вызывать антибиотикорезистентность. Поэтому особенно важно у таких пациентов выявить устойчивость к препаратам в максимально короткие сроки. Если в обычном отделении это делают в течении 48-ми часов , то здесь всего за сутки.
Бактериальная лаборатория Боткинской больницы. Здесь исследуют анализы из 70-ти медучреждений города. Микроорганизмы попадают в руки специалистов «инкогнито». Задача — узнать не только имя бактерии, но и понять, какой препарат ее сможет обезвредить.
«У нас есть пример двух синегнойных палочек от разных пациентов. На данной чашке мы видим, что микроорганизм имеет резистентность к антибиотикам, то есть нет зоны задержки роста. А на данных чашках мы видим, что зона задержки роста есть — значит этот микроорганизм чувствителен», — рассказала врач-бактериолог СПб ГБУЗ «Клиническая инфекционная больница имени С.П. Боткина» Валентина Венчакова.
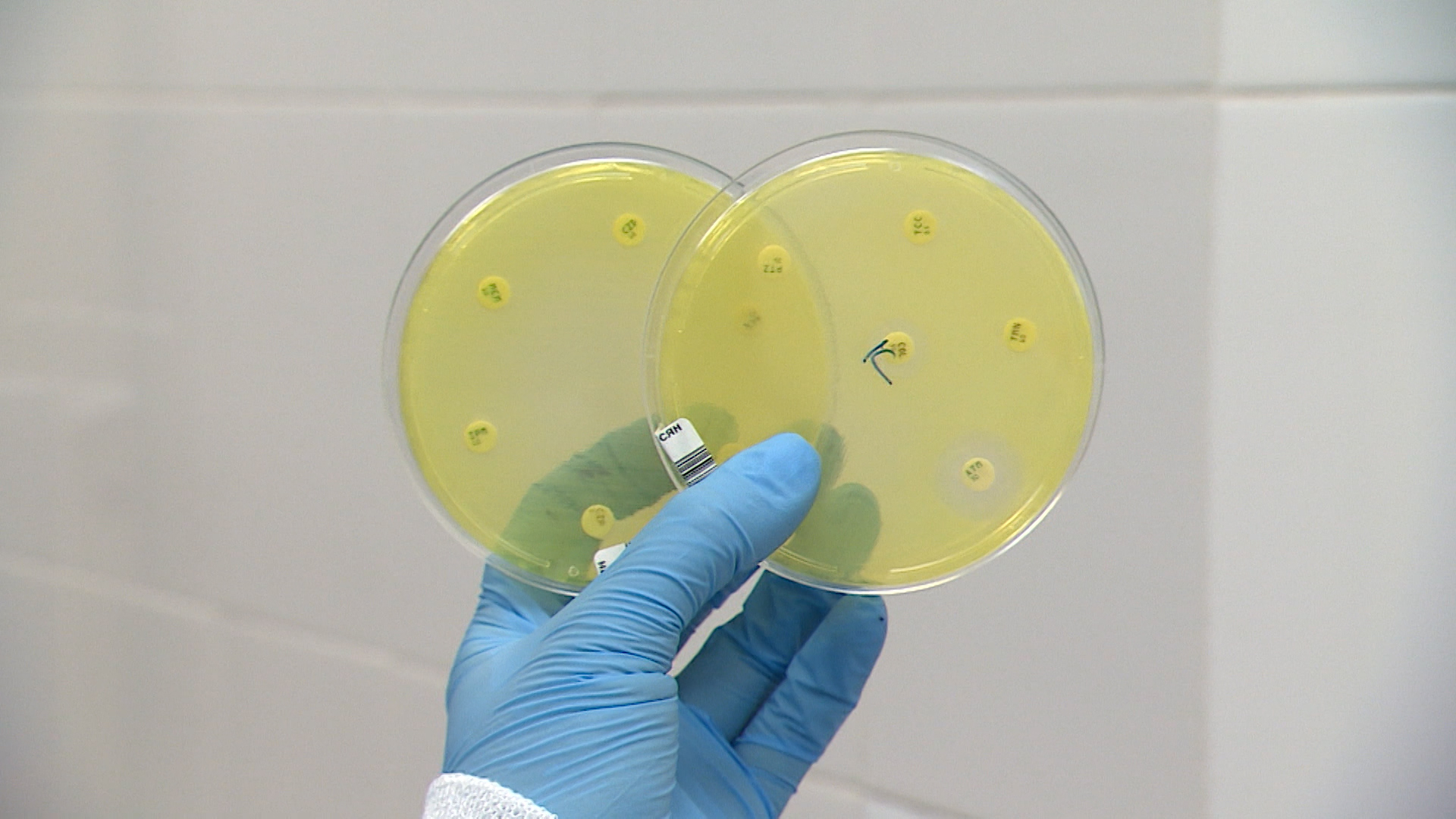
Около 20% всех бакпосевов показывают устойчивость опасных бактерий к тем или иным препаратам. Микробы, говорят врачи, умнее и быстрее человека. Они способны отразить атаку препарата всего за несколько лет, тогда как на создание нового у человека уйдет не меньше десяти.
«Если случилась бактериальная инфекция, то очень важно определить профиль резистентности микроба, чтобы терапия была прицельной, целевой, направленной именно на этот микроб. Для этот цели мы и определяем чувствительность всеми возможными методами, которые у нас есть в лаборатории. Это и дискодиффузионный, и измерение минимальных подавляющих концентраций, который позволяет корректировать дозу», — рассказала заведующая бактериологической лабораторией СПб ГБУЗ «Клиническая инфекционная больница имени С.П. Боткина» Светлана Гордеева.
Среди альтернативных методов — лечение бактериофагами — это микробы, которые убивают бактерии не хуже антибиотиков . А вот среди перспективных направлений будущего — новые вакцины, например, против стрептококка или клебсиеллы, которая вызывает пневмонию. Впрочем и они могут не спасти, если не начать использовать антибиотики рационально.